La biothérapie, c'est quoi ?
Ton rhumatologue vient de poser le mot sur la table. Biothérapie.
Tu as hoché la tête, peut-être que tu as pris quelques notes sur ton téléphone. Mais en rentrant chez toi, tu t’es retrouvé face à une avalanche de questions. C’est quoi exactement ? Est-ce que c’est dangereux ? Est-ce que ça veut dire que ma maladie s’aggrave ? Pourquoi maintenant ?
Je le sais, parce que j’y suis passé aussi. Et parce que dans notre communauté, c’est l’une des questions qui revient le plus souvent que tu sois atteint de spondylarthrite ankylosante, de polyarthrite rhumatoïde ou le rhumatisme psoriasique.
Ce mot te fait peur ? Alors je vais t’expliquer, sans te noyer dans des termes techniques. Juste ce que tu as besoin de comprendre pour avancer.
La biothérapie en une phrase
Une biothérapie, c’est un traitement à base de médicaments biologiques, c’est-à-dire fabriqués à partir de cellules vivantes en laboratoire.
Contrairement aux médicaments chimiques classiques qui agissent de façon large sur l’organisme, les biothérapies ciblent avec précision un acteur très spécifique de l’inflammation.
Imagine la différence entre une bombe et un sniper.
Les anti-inflammatoires classiques ou la cortisone, c’est la bombe : ils frappent large, ils soulagent, mais ils touchent aussi plein de choses en dehors de la cible.
La biothérapie, c’est le sniper : elle identifie exactement la molécule ou la protéine responsable de l’emballement de ton système immunitaire, et elle la neutralise.
Ces médicaments sont issus de la biotechnologie. Leur fabrication est complexe, c’est d’ailleurs ce qui explique leur coût élevé, pris en charge à 100 % par l’Assurance Maladie en France au titre des affections de longue durée.
Un point important que je veux clarifier tout de suite : une biothérapie, ce n’est pas de la chimiothérapie. Ce n’est pas un traitement « de la dernière chance ». C’est simplement une arme thérapeutique plus précise, mise à disposition quand les traitements précédents ne suffisent plus à contrôler la maladie.
Pourquoi est-ce qu'on en arrive à la biothérapie ?
Si ton médecin te parle de biothérapie, ce n’est pas parce que tu as mal géré ta maladie ou que tu n’as pas bien suivi ton traitement. C’est parce que certaines maladies chroniques inflammatoires ont besoin, à un moment donné, d’une prise en charge plus ciblée. Et c’est parfaitement prévu dans les protocoles médicaux.
Dans la spondylarthrite ankylosante
Le parcours thérapeutique commence généralement par des anti-inflammatoires non stéroïdiens (AINS). Si ceux-ci ne permettent pas de contrôler correctement l’inflammation et les douleurs articulaires, et si la maladie est considérée comme active et sévère, la biothérapie devient la prochaine étape logique.
Dans la polyarthrite rhumatoïde
C’est le méthotrexate qui est prescrit en premier lieu. Là encore, si ce traitement de fond est insuffisant ou mal toléré, les biothérapies prennent le relais, souvent en association, pour une meilleure efficacité.
Dans le cas du psoriasis
Avec atteinte articulaire, la situation est similaire : les thérapies locales et les traitements systémiques classiques sont testés en premier. La biothérapie intervient quand la maladie résiste.
Avant les années 2000, les patients atteints de ces maladies voyaient souvent leur avenir s’assombrir rapidement : destructions articulaires, ankylose progressive, handicap. Les médicaments de l’époque ne faisaient souvent que retarder l’inévitable. L’arrivée des biothérapies a changé la donne de façon spectaculaire, et ce n’est pas une exagération même si certaines personnes ne réagissent pas favorablement à la biothérapie.
Comment marche concrètement la biothérapie dans ton corps ?
Le TNF et les interleukines : les messagers de l’inflammation
Pour comprendre comment fonctionne une biothérapie, il faut d’abord comprendre ce qui se passe dans ton corps quand une maladie inflammatoire chronique est active.
Ton système immunitaire produit des messagers chimiques (des protéines) qui ont pour rôle de déclencher et d’entretenir l’inflammation. Deux grandes familles sont particulièrement impliquées dans la spondylarthrite ankylosante, la polyarthrite rhumatoïde et le psoriasis :
Le TNF : c’est une protéine-clé dans la cascade inflammatoire. Quand l’organisme en produit trop, l’inflammation s’emballe et attaque les articulations, la colonne vertébrale ou la peau. Par exemple, dans la polyarthrite rhumatoïde, l’excès de TNF est directement responsable de la destruction progressive du cartilage articulaire.
Les interleukines : ce sont d’autres protéines messagères impliquées dans la réaction inflammatoire. L’interleukine-17 (IL-17) et l’interleukine-23 (IL-23) jouent notamment un rôle majeur dans la spondylarthrite ankylosante et dans le psoriasis.
Les biothérapies viennent bloquer ces messagers spécifiques, soit en les neutralisant directement, soit en bloquant leurs récepteurs sur les cellules cibles. L’inflammation est ainsi interrompue à la source.
Les grandes familles de biothérapies
Il existe plusieurs types de biothérapies, classées selon leur mécanisme d’action. Voici les principales que tu peux rencontrer :
Les anti-TNF : Ce sont les plus anciens et les mieux documentés. Ils neutralisent le TNF dans l’organisme. Parmi les molécules les plus utilisées : l’adalimumab (Humira), l’étanercept (Enbrel), ou encore l’infliximab (Remicade). Ce dernier est administré par perfusion intraveineuse en hôpital de jour, tandis que les autres se font par injection sous-cutanée à domicile. Ces traitements biologiques sont utilisés en France depuis plus de 20 ans dans la spondylarthrite ankylosante, la polyarthrite rhumatoïde et le psoriasis, le recul est donc solide.
Les anti-interleukines : Plus récents, ils ciblent des interleukines spécifiques. Le sécukinumab (Cosentyx) et l’ixékizumab (Taltz) bloquent l’IL-17A, particulièrement impliquée dans la spondylarthrite et le psoriasis. L’ustékinumab (Stelara) cible quant à lui l’IL-12 et l’IL-23.
Les inhibiteurs de JAK : Ces molécules sont les plus récentes. Elles bloquent des enzymes appelées Janus kinases, qui jouent un rôle dans la production des cytokines inflammatoires. Leur particularité : elles se prennent par voie orale, sous forme de comprimés, pas d’injection.
Les anticorps monoclonaux : Certaines biothérapies, comme le rituximab ou le tocilizumab, utilisent des anticorps fabriqués en laboratoire pour cibler des cellules ou des récepteurs spécifiques. Elles sont particulièrement utilisées dans les cas de polyarthrite rhumatoïde réfractaire aux anti-TNF.
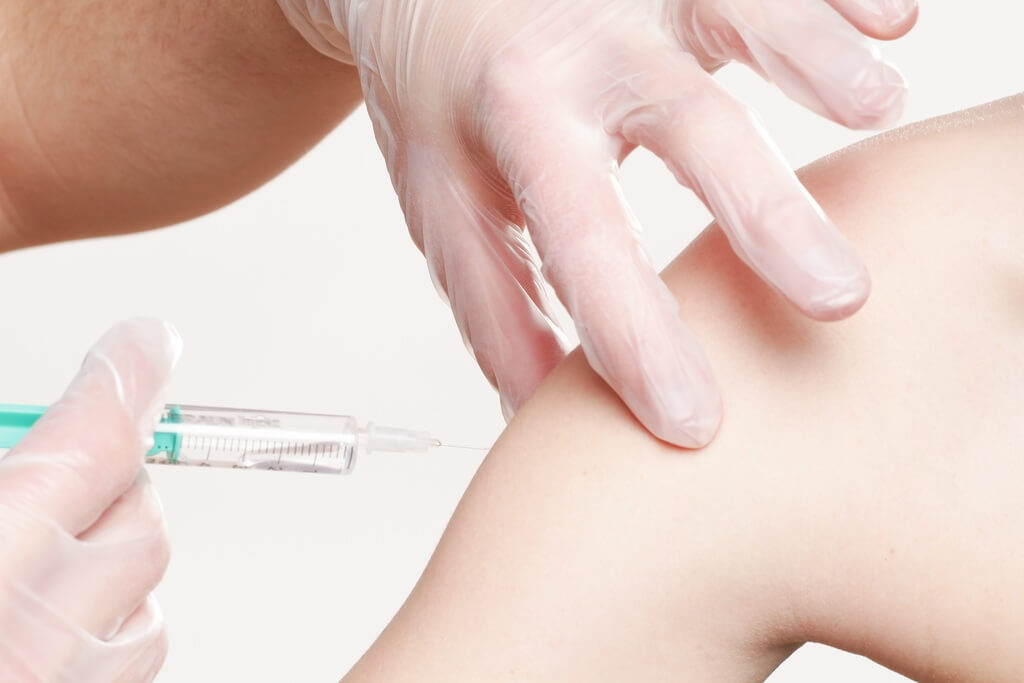
Comment se prend la biothérapie au quotidien ?
Le mode d’administration dépend de la molécule prescrite :
Injection sous-cutanée : la forme la plus courante. Tu utilises un stylo auto-injecteur ou une seringue pré-remplie, à domicile, généralement toutes les deux à quatre semaines selon la biothérapie. L’apprentissage de l’auto-injection se fait avec une infirmière, en quelques séances, ça devient un geste habituel.
Perfusion intraveineuse : pour des biothérapies comme l’infliximab, le traitement se fait à l’hôpital ou en clinique, en hôpital de jour, toutes les six à huit semaines. C’est plus contraignant en termes d’organisation, mais certains patients préfèrent ne pas avoir à gérer l’injection chez eux.
Comprimé oral : pour les inhibiteurs de JAK exclusivement. Prise quotidienne, comme un médicament classique.
Est-ce que la biothérapie marche vraiment ?
Oui, et les chiffres parlent d’eux-mêmes. Dans la polyarthrite rhumatoïde, les biothérapies permettent d’atteindre la rémission chez une large proportion de patients qui ne répondaient pas aux traitements conventionnels.
Les résultats dans la spondylarthrite ankylosante et le psoriasis sont également significatifs, avec une réduction nette de l’inflammation, des douleurs articulaires et des manifestations cutanées.
Quelques points importants que tu dois garder en tête
La rémission n’est pas la guérison. L’objectif de la biothérapie est de stopper la progression de la maladie, de réduire les poussées et d’améliorer ta qualité de vie au quotidien. Dans certains cas, on parle de rémission prolongée, c’est-à-dire une absence de symptômes actifs. C’est déjà considérable.
Le délai d’action est réel. Ne t’attends pas à te sentir mieux dès la première injection. Il faut parfois plusieurs semaines, parfois deux à trois mois, avant de ressentir les effets. C’est frustrant, je le sais. Mais c’est normal, ne stoppe pas le traitement prématurément sans en parler à ton rhumatologue.
Si ça ne fonctionne pas, ce n’est pas une impasse. Certains patients changent de biothérapie en cours de prise en charge, soit parce que la première molécule n’a pas eu d’effet suffisant, soit parce qu’elle a perdu en efficacité avec le temps. C’est un phénomène connu, appelé « échappement thérapeutique », et il existe d’autres thérapies biologiques disponibles en cas de besoin.
Comment marche concrètement la biothérapie dans ton corps ?
Le TNF et les interleukines : les messagers de l’inflammation
Pour comprendre comment fonctionne une biothérapie, il faut d’abord comprendre ce qui se passe dans ton corps quand une maladie inflammatoire chronique est active.
Ton système immunitaire produit des messagers chimiques (des protéines) qui ont pour rôle de déclencher et d’entretenir l’inflammation. Deux grandes familles sont particulièrement impliquées dans la spondylarthrite ankylosante, la polyarthrite rhumatoïde et le psoriasis :
Le TNF : c’est une protéine-clé dans la cascade inflammatoire. Quand l’organisme en produit trop, l’inflammation s’emballe et attaque les articulations, la colonne vertébrale ou la peau. Par exemple, dans la polyarthrite rhumatoïde, l’excès de TNF est directement responsable de la destruction progressive du cartilage articulaire.
Les interleukines : ce sont d’autres protéines messagères impliquées dans la réaction inflammatoire. L’interleukine-17 (IL-17) et l’interleukine-23 (IL-23) jouent notamment un rôle majeur dans la spondylarthrite ankylosante et dans le psoriasis.
Les biothérapies viennent bloquer ces messagers spécifiques, soit en les neutralisant directement, soit en bloquant leurs récepteurs sur les cellules cibles. L’inflammation est ainsi interrompue à la source.
Les grandes familles de biothérapies
Il existe plusieurs types de biothérapies, classées selon leur mécanisme d’action. Voici les principales que tu peux rencontrer :
Les anti-TNF : Ce sont les plus anciens et les mieux documentés. Ils neutralisent le TNF dans l’organisme. Parmi les molécules les plus utilisées : l’adalimumab (Humira), l’étanercept (Enbrel), ou encore l’infliximab (Remicade). Ce dernier est administré par perfusion intraveineuse en hôpital de jour, tandis que les autres se font par injection sous-cutanée à domicile. Ces traitements biologiques sont utilisés en France depuis plus de 20 ans dans la spondylarthrite ankylosante, la polyarthrite rhumatoïde et le psoriasis, le recul est donc solide.
Les anti-interleukines : Plus récents, ils ciblent des interleukines spécifiques. Le sécukinumab (Cosentyx) et l’ixékizumab (Taltz) bloquent l’IL-17A, particulièrement impliquée dans la spondylarthrite et le psoriasis. L’ustékinumab (Stelara) cible quant à lui l’IL-12 et l’IL-23.
Les inhibiteurs de JAK : Ces molécules sont les plus récentes. Elles bloquent des enzymes appelées Janus kinases, qui jouent un rôle dans la production des cytokines inflammatoires. Leur particularité : elles se prennent par voie orale, sous forme de comprimés, pas d’injection.
Les anticorps monoclonaux : Certaines biothérapies, comme le rituximab ou le tocilizumab, utilisent des anticorps fabriqués en laboratoire pour cibler des cellules ou des récepteurs spécifiques. Elles sont particulièrement utilisées dans les cas de polyarthrite rhumatoïde réfractaire aux anti-TNF.

Comment se prend la biothérapie au quotidien ?
Le mode d’administration dépend de la molécule prescrite :
Injection sous-cutanée : la forme la plus courante. Tu utilises un stylo auto-injecteur ou une seringue pré-remplie, à domicile, généralement toutes les deux à quatre semaines selon la biothérapie. L’apprentissage de l’auto-injection se fait avec une infirmière, en quelques séances, ça devient un geste habituel.
Perfusion intraveineuse : pour des biothérapies comme l’infliximab, le traitement se fait à l’hôpital ou en clinique, en hôpital de jour, toutes les six à huit semaines. C’est plus contraignant en termes d’organisation, mais certains patients préfèrent ne pas avoir à gérer l’injection chez eux.
Comprimé oral : pour les inhibiteurs de JAK exclusivement. Prise quotidienne, comme un médicament classique.
Est-ce que la biothérapie marche vraiment ?
Oui, et les chiffres parlent d’eux-mêmes. Dans la polyarthrite rhumatoïde, les biothérapies permettent d’atteindre la rémission chez une large proportion de patients qui ne répondaient pas aux traitements conventionnels.
Les résultats dans la spondylarthrite ankylosante et le psoriasis sont également significatifs, avec une réduction nette de l’inflammation, des douleurs articulaires et des manifestations cutanées.
Quelques points importants que tu dois garder en tête
La rémission n’est pas la guérison. L’objectif de la biothérapie est de stopper la progression de la maladie, de réduire les poussées et d’améliorer ta qualité de vie au quotidien. Dans certains cas, on parle de rémission prolongée, c’est-à-dire une absence de symptômes actifs. C’est déjà considérable.
Le délai d’action est réel. Ne t’attends pas à te sentir mieux dès la première injection. Il faut parfois plusieurs semaines, parfois deux à trois mois, avant de ressentir les effets. C’est frustrant, je le sais. Mais c’est normal, ne stoppe pas le traitement prématurément sans en parler à ton rhumatologue.
Si ça ne fonctionne pas, ce n’est pas une impasse. Certains patients changent de biothérapie en cours de prise en charge, soit parce que la première molécule n’a pas eu d’effet suffisant, soit parce qu’elle a perdu en efficacité avec le temps. C’est un phénomène connu, appelé « échappement thérapeutique », et il existe d’autres thérapies biologiques disponibles en cas de besoin.
Quels peuvent être les effets secondaires des biothérapies ?
C’est la question que tout le monde se pose, et je comprends. Alors je vais te répondre honnêtement, sans minimiser ni dramatiser.
Le risque infectieux, c’est le principal
En ciblant certains facteurs du système immunitaire impliqués dans l’inflammation, les biothérapies réduisent également, en partie, la capacité de ton organisme à combattre certaines infections. C’est le principal risque à connaître.
Concrètement : si tu es sous biothérapie et que tu as de la fièvre, même légère, ou que tu remarques des signes d’infection, tu dois contacter ton médecin sans attendre. Une infection qui se développe sans traitement rapide peut avoir des conséquences graves chez un patient sous biothérapie. C’est une règle d’or.
Avant de commencer le traitement, un bilan complet est obligatoire. Il comprend notamment une recherche de tuberculose latente, car les anti-TNF en particulier peuvent réactiver une tuberculose ancienne qui ne s’était jamais déclarée. Si une tuberculose latente est détectée, elle sera traitée préalablement ou en parallèle.
Cancer : qu’en est-il vraiment ?
C’est une question légitime et je ne vais pas l’esquiver. Les biothérapies agissent sur le système immunitaire, qui joue aussi un rôle dans la surveillance anti-tumorale.
Des études ont été menées depuis plus de 20 ans sur ce sujet. Les données sont globalement rassurantes pour les anti-TNF, utilisés à très large échelle. Il n’a pas été établi de lien causal direct entre ces molécules biologiques et une augmentation significative du risque de cancer chez les patients traités.
Pour les molécules plus récentes, comme certains inhibiteurs de JAK, des études de surveillance sont toujours en cours, le recul est moins important. Ton rhumatologue prend en compte ton profil de risque personnel pour choisir la biothérapie la plus adaptée.
Les autres effets à connaître
Réaction au site d’injection : rougeur, légère douleur ou gonflement au point d’injection. C’est fréquent, surtout au début, et généralement bénin.
Réaction lors de la perfusion (pour l’infliximab ou les traitements en IV) : une surveillance est assurée pendant et après la perfusion à l’hôpital de jour.
Hormones et grossesse : si tu envisages une grossesse, parles-en impérativement à ton médecin avant tout changement. Certaines biothérapies sont compatibles, d’autres nécessitent une adaptation du traitement.
Vaccins : les vaccins vivants atténués (comme la fièvre jaune ou le ROR) sont contre-indiqués sous biothérapie. Mets tes vaccinations à jour avant de commencer le traitement, et parle à ton médecin des gènes de terrain éventuels.

Dans la vie de tous les jours
La biothérapie change des choses, mais elle ne doit pas changer ta façon de vivre car elle est là, précisément, pour t’aider à mieux vivre.
Le suivi médical reste essentiel. La biothérapie ne remplace pas ton rhumatologue. Des consultations régulières sont prévues pour surveiller l’efficacité du traitement, ajuster les doses si besoin, et détecter les éventuels effets indésirables au plus tôt.
Informe ton entourage proche. Pas besoin d’en faire un sermon, mais il est utile que les personnes qui vivent avec toi sachent que tu prends un traitement qui nécessite de la vigilance en cas de infection ou de fièvre.
Voyager, c’est possible. Si ta biothérapie nécessite une conservation au frais (ce qui est le cas pour la plupart des injections), prévois un sac isotherme. Emporte une ordonnance traduite en anglais et une attestation de transport, surtout si tu prends l’avion. Anticipe avec ton rhumatologue plusieurs semaines avant le départ.
L’activité physique est recommandée. Contrairement à une idée reçue, la biothérapie est tout à fait compatible avec la pratique sportive, voire elle la favorise — en réduisant les douleurs articulaires qui te retenaient peut-être de bouger.
Le regard des autres. Tu ne « parais pas malade », mais tu t’injectes un médicament toutes les deux semaines. Cette réalité, beaucoup d’entre nous la connaissent. C’est la double peine de la maladie invisible. Ce n’est pas dans ta tête — et tu n’as pas à le justifier.
Les questions à poser à ton rhumatologue avant de commencer une biothérapie
Voici cinq questions que je te propose de poser lors ta prochaine consultation :
Quelle biothérapie me proposez-vous, et pourquoi celle-là plutôt qu’une autre ? (Chaque molécule a ses indications, ses avantages et ses particularités selon le type de maladie.)
Quel suivi sera mis en place, et à quelle fréquence ?
Que dois-je faire si j’ai de la fièvre ou des signes d’infection ? (Avoir un protocole clair à l’avance, c’est essentiel.)
Mes vaccins sont-ils à jour ? Y a-t-il des rappels à faire avant de commencer ?
Quelles sont les interactions possibles avec mes autres médicaments ?
Se voir proposer une biothérapie, ça fait quelque chose. Même quand on sait que c’est la bonne décision, même quand on a confiance en son médecin. Il y a une part d’inconnu, une part d’inquiétude que personne ne devrait avoir à traverser seul.
Dans la communauté Spondypotes, des dizaines de personnes atteintes de spondylarthrite ankylosante, de polyarthrite rhumatoïde ou de psoriasis sont passées par là. Certains sont sous biothérapie depuis plusieurs années et partagent leur vécu : les galères du début, le soulagement progressif, les ajustements.
Ce retour d’expérience, aucun médecin ne peut te le donner à sa place.
Si tu as des questions, si tu veux partager ton ressenti, ou simplement savoir que d’autres comprennent ce que tu traverses, je suis là avec plus de 12 ans sous biothérapie et de souffrances invisibles.
Cet article est rédigé à titre informatif et ne remplace pas l’avis de ton médecin ou rhumatologue. Si tu envisages un changement de traitement ou si tu as des questions sur ta prise en charge thérapeutique, parles-en d’abord à ton équipe soignante.
Merci pour ces explixations qui ne sont pas toujours donnees aux patients par le professionnel de sante.
Bonjour, et merci pour votre commentaire. Oui j’aurais aimé avoir ce genre d’informations lorsque mon rhumato m’a parlé la première fois de la biothérapie. Encore une fois, nous sommes désarmé face à tout ce que représentent nos maladies… Prenez soin de vous
Les inhibiteurs de JAK c’est le seul qui fonctionne a 60% (Rinvoq) 5 essais d’autre solution mais vraiment un effet minime a nul. Par contre j’ai gardé un anti-inflammatoire Etodolac600 et 40mg opiacé. Depuis juin 2025 perte équilibre, contractures mollet et cuisse et fatigue exagéré. Test neurologue et neuropathie peripherique bilatérale et là aucun traitement et attendre les pertes sensations, fourmillement pieds et mains. J’arrive encore a bricolé et coup de mains sur la ferme. Mais dans un état aggravé mon choix et décision prise le moment venu. Bye-bye la vie.
Bonjour et merci pour votre commentaire. J’espère que vous trouverez une solution pour ça, en attendant, je vous souhaite plein de bonnes choses.
Bonjour et un grand merci de toutes ses informations très précises et si réelles dans ma vie ;(maladie invisible et pourtant si réelle !)
J’ai une spondylarthrite ankylosante et fibromalgie,avec ma rumatho et médecin qui me suivent bien,nous avons essayé 4biotherapie …échec pour l’instant et actuellement je prends gabapardine 100mg x4jrs pour la fibro .
Il faut accepter et adapter et le plus dur c’est d’avoir le ressenti de se justifier d’être malade sans que cela se voit 😔😔
Merci beaucoup je reste en lecture
Bonjour et enchanté, merci beaucoup pour votre retour.
En effet, un grand nombre de personnes ne comprend pas comment on peut avoir si mal sans qu’il n’y ai de signes extérieurs évidents…
Je suis d’ailleurs en train d’écrire un nouveau livre à ce sujet et sur l’entourage….
Vous pouvez trouver les premiers ainsi que des guides ici, si ça peut vous aider : https://spondypotes.fr/livres-maladies-auto-immunes/
Prenez bien soin de vous, et je suis là quand vous avez besoin de discuter, d’échanger, de partager…